Autora: Mildred Vivas.
Licenciada en Bioanalisis egresada de la Universidad del Zulia (LUZ) Master Internacional en salud pública y administración sanitaria. Diplomado en salud pública de la UPEL, diplomado en manejo de emergencias químicas. Bioanalista coordinadora del programa salud respiratoria y tuberculosis (2015-2018). Coordinadora de Laboratorio Clínico Salud Total.
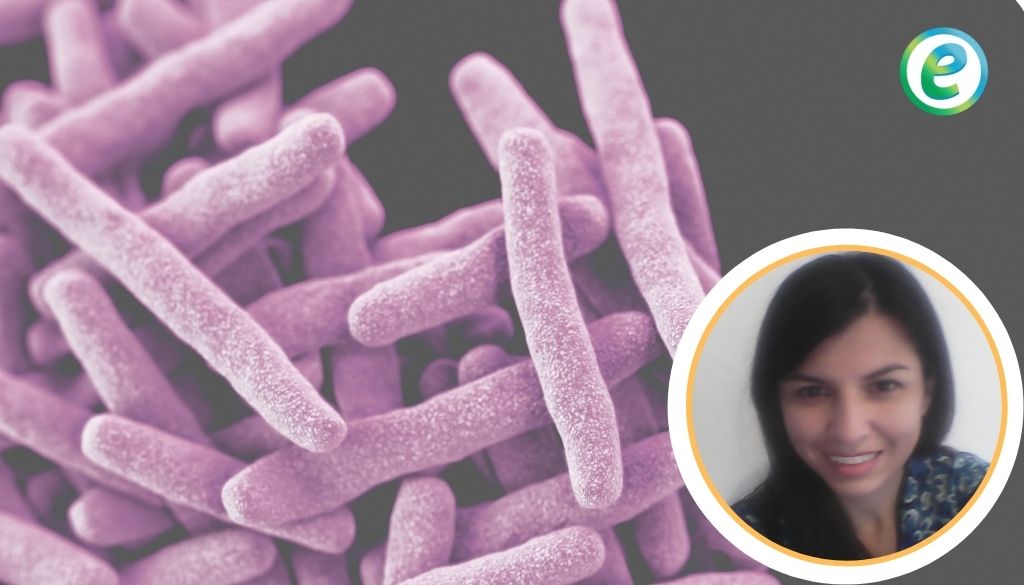
La tuberculosis persiste como un grave problema de salud pública pese a los esfuerzos de la Organización Mundial de la Salud (OMS) y la organización Panamericana de la Salud (OPS) para erradicarla; debido a los múltiples factores que permiten el desarrollo de esta infección como lo son inequidades sociales, la pobreza, mal nutrición, hacinamiento, co-infección con el VIH, diabetes, alcoholismo, poca captación de pacientes sintomáticos respiratorios, y la resistencia a fármacos tuberculosos. El número de casos de tuberculosis en el mundo aumenta cada año en 3% debido en gran parte a la aparición y circulación de cepas resistentes a múltiples fármacos antituberculosos (1,2).
Según datos de la OMS alrededor de 50 millones de personas están infectadas con cepas de Mycobacterium tuberculosis resistente a fármacos, y cada año se registran 300.000 casos nuevos de tuberculosis resistente a fármacos (3).
La farmacorresistencia se define como la resistencia que hace el bacilo de la tuberculosis a uno o varios fármacos que son empleados para eliminar la enfermedad, entre ellos Isoniacida o Rifampicina, dos de los fármacos pilares de primera línea de elección para tratar la tuberculosis.
La resistencia a fármacos tuberculosos se infiere cuando el paciente no responde al tratamiento luego de dos meses de iniciar la terapia y la baciloscopia de control sigue positiva, y es el resultado de la administración inadecuada del tratamiento al paciente, abandono del tratamiento por parte del paciente debido a reacciones adversas a los fármacos tuberculosos (RAFA) o porque éste presenta cierta mejoría, incumplimiento de la estrategia acortada estrictamente supervisada (DOTS) por parte del personal de salud, falta de orientación por parte del equipo de salud al paciente y a su grupo familiar sobre el peligro que representa esta enfermedad, escasas o nulas indicaciones por parte del equipo de salud de cómo debe tomar el paciente el tratamiento, así como el tiempo que cumplirá el paciente tomando el tratamiento.
La farmacorresistencia tiene graves consecuencias entre ellas deterioro de la salud del paciente, mayor oportunidad de crear resistencia a otros fármacos, riesgo de propagar a la población bacilos de TB ya resistente al tratamiento, e incluso la muerte del paciente, convirtiendo a esta enfermedad en un grave problema de salud pública.
Desde una perspectiva de salud pública un tratamiento incompleto o mal supervisado es peor que no contar con ninguno. Cuando un paciente no entiende la seriedad que implica su enfermedad y la responsabilidad que conlleva tomar su tratamiento en el tiempo previsto y decide abandonarlo, va a seguir activo con la enfermedad y puede desarrollar resistencia a los fármacos tuberculosos, lo cual implica que el paciente se expondrá a un tratamiento más extensivo (12- 24 meses de tratamiento), más tóxico, y más costoso para el país.
Es importante destacar los efectos secundarios que acarrea para el paciente la ingesta de fármacos de segunda línea, los cuales pueden llevar a daño hepático, daño renal, daño ocular, daño auditivo, estrés, psicosis, además del riesgo de propagar bacilos ya resistentes a la población.
La migración de poblaciones, captación de todo paciente que presente sintomatología respiratoria, así como la importancia de la capacitación constante del personal de salud para atender correctamente a estos pacientes, sigue siendo hoy día uno de los principales retos de salud pública de muchos países para erradicar esta terrible enfermedad, sin embargo si se toman las medidas necesarias de vigilancia y de control de la tuberculosis mediante campañas de promoción y prevención de la enfermedad, así como explicar al paciente que ésta es una enfermedad curable si se cumple con la adherencia al tratamiento, se pudiera llegar a disminuir los casos de tuberculosis, y de tuberculosis farmacorresistente en muchos países.
REFERENCIAS BIBLIOGRÁFICAS
- World Health Organization. Global tuberculosis control: surveillance, planning, financing. WHO report 2004. Geneva: World Health Organization; 2004. (WHO/ HTM/TB/2004.331).
- Hopewell PC. Tuberculosis control: how the world has changed since 1990. Bull World Health Organ. 2002; 80:427.
- Coll P. Fármacos con actividad frente a Mycobacterium tuberculosis. 2003; 21(6):299–308.
No te pierdas una noticia, suscribete gratis para recibir DiarioSalud en tu correo, siguenos en Facebook, Instagram, Twitter, Linkedln, telegram y Youtube